1:脳血管障害
脳血管障害は日本の3大死亡原因であり、頻度の高い疾患の一つでありますが、同時に摂食・嚥下障害の原因疾患として最もよく見られる疾患でもあります。
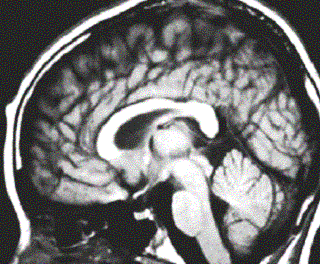
| 1) | 脳幹部病変 | 脳幹は、上から間脳(視床、視床下部)、中脳、延髄、橋からなり、写真1の中央下部の白い筒状の部分を指します。
この場所では人間の意識や睡眠をコントロールし、脳神経(主に首から上の動きや感覚を司る重要な神経)がたくさん出ている部分でもあります。また様々な反射運動を制御し、更にこの部分よりも上の神経と下の神経をつなぐ重要な中経路となっています。 この部分の脳血管障害で摂食・嚥下障害が発症しやすいのは橋と延髄であるといわれています。 延髄はその形状から球と呼ばれますが、この部分の障害により球麻痺と呼ばれる症状を呈した場合には重度の摂食・嚥下障害を生じて、嚥下不能に陥る場合が少なくありません。 口腔期主な病態は、舌の片側麻痺と萎縮により、咽頭への送り込み障害が起こりますが、その程度は軽度であることが多い。 咽頭期の病態は、嚥下反射の誘発が起こらず、口腔から咽頭への強い障害が起こります。 嚥下反射が起こらず、食道の入り口が開かない場合には、全く嚥下が出来ないという状態にもなり得ます。 リハビリテーションによる改善は比較的良好という報告もありますが、両側に病変がある場合や知覚障害が重度である場合には、予後が不良な場合が少なくありません。 |
| 2) | 大脳病変 | 大脳は写真の上部を指します。 いままでは大脳半球障害による嚥下障害は両側障害の時におこるとされていましたが、最近では片側性でも障害が起こるという報告があります。 一般には左半球の病変では主に口腔期の障害が起こり、右半球の病変では咽頭期の障害が起こり誤嚥の危険性があるとされていますが、詳細についてはまだ分かっていません。 また高位中枢の病変では口腔期から咽頭期への送り込み障害が起こるといわれています。 その病態で最も多く認められるのは嚥下反射の遅れです。 また、咽頭の蠕動運動低下、舌運動減少も良く認められる所見であり、こういった症状は仮性球麻痺と呼ばれています。 片側性の大脳病変では、多くの場合その障害は一過性であり、1週間以内に殆どが摂食可能になるといわれています。 しかし、10%前後の症例において発症後数ヶ月間は嚥下障害に対する何らかの配慮が必要になると報告されています。 |
| 3) | 小脳病変 | 小脳は写真でいうと右下の部分にあり、筋肉や関節をどのようなタイミングで動かすのか調節をしています。 この部分の単独病変では、悪心、嘔吐、眩暈にともなう食欲低下は起こりますが、重度の摂食・嚥下障害は起こらないとされています。 しかし、運動失調のために食事動作が上手く出来ないことは多く見られます。 また口腔期の障害が軽度に見られる場合もありますが、咽頭期の反射は保たれます。 |
| 4) | くも膜下出血 | くも膜下出血とは、脳を包んでいる膜ひとつであるクモ膜の内側に出血が起こった状態をさします。つまり、くも膜下出血は脳内出血ではありません。 摂食・嚥下障害はくも膜下出血単独の病態としては殆ど生じないといわれていますが、手術時の脳幹圧迫の程度や、脳動脈攣縮の有無、水頭症合併の有無に依存する部位とされています。 脳動脈攣縮の部位によっては準備期から口腔期の障害が起こることがあります。これは、前頭葉、特に視床下部周辺の障害による発動性の障害の一つであると理解されています。 |
今回は摂食・嚥下障害の原因疾患の多数を占めるといわれている脳血管障害について説明させていただきました。 今後、その他の原因疾患、また評価法・訓練法などについて述べていく予定です。



